Abordagem
A avaliação de anormalidades da marcha é basicamente clínica. Com conhecimento de marcha e fases do desenvolvimento normais, a história e o exame físico, juntamente com o uso criterioso de investigações, costumam fornecer um diagnóstico preciso. A criança não irá necessariamente se queixar de alguma dor, e a ausência de dor não descarta uma causa significativa de claudicação ou distúrbio da marcha.
Os gráficos de crescimento, incluindo altura e peso, também são importantes; as tendências devem ser avaliadas sempre que possível, pois a ausência de ganho de peso ou altura e o cruzamento de linhas de percentil sempre devem gerar preocupação sobre patologias crônicas.
A criança deve passar por um exame abrangente, com os pés descalços e as pernas expostas, para assegurar que todo o membro seja examinado. O exame musculoesquelético deve seguir uma abordagem de "aparência, palpação, mobilidade, função", e todas as articulações devem ser examinadas. A abordagem de exame pGALS (exame pediátrico de marcha, braços, pernas e coluna) foi validada para crianças em idade escolar e engloba uma série de manobras simples para observar o movimento das articulações e detectar áreas de anormalidade que requerem um exame mais detalhado.[28] pGALS (paediatric Gait Arms Legs and Spine): a simple examination of the musculoskeletal system in school-aged children. Opens in new window pGALS (paediatric Gait Arms Legs and Spine) app: a free resource available from app stores Opens in new window Paediatric Musculoskeletal Matters (PMM): an e-resource to aid teaching and learning about the essentials of paediatric musculoskeletal medicine Opens in new window Arthritis Research UK: clinical assessment of the musculoskeletal system Opens in new window
Com variantes normais, a investigação é necessária se as alterações forem progressivas, não remitirem depois da idade esperada, forem assimétricas ou dolorosas; se causarem uma limitação funcional, uma regressão ou atraso no desenvolvimento motor grosso ou se outras anormalidades forem observadas no exame musculoesquelético ou neurológico. As investigações podem incluir hemograma completo/radiografia, reagentes da fase aguda, rastreamento de infecções e estudos imagiológicos (radiografias, ultrassonografia e RNM). A cintilografia óssea raramente é indicada na avaliação na claudicação aguda, mas pode ser considerada na avaliação da suspeita de câncer ósseo benigno ou maligno.[29][30]
História
Idade e história do desenvolvimento
A idade de início dos sintomas é útil ao considerar os diagnósticos diferenciais de claudicação. Por exemplo, sinovite transitória (sinovite tóxica, quadril irritável) e doença de Legg-Calvé-Perthes são mais prováveis em crianças pequenas em idade escolar que em crianças mais velhas e adolescentes, nas quais epifisiólise proximal do fêmur é mais prevalente. É importante investigar as fases do desenvolvimento.
Aprender a andar depois dos 18 meses sempre justifica uma investigação, principalmente em meninos, para descartar doenças neuromusculares (miopatias hereditárias), assim como atraso global na fala, audição, visão e capacidades motoras finas (alimentação, continência, dificuldades de aprendizagem e assimetria motora, incluindo a preferência de mão antes dos 18 meses de idade). O atraso pode sugerir a presença de distúrbios neurológicos, como paralisia cerebral.
Pode ocorrer comprometimento visual com a marcha anormal e/ou atraso do desenvolvimento da coordenação motora grossa e fina; assim, é importante perguntar aos pais e/ou à criança sobre a visão.
Atraso e evidências de comprometimento multissistêmico justificam a consideração de causas metabólicas (osteomalácia e doença do armazenamento lisossomal).
A regressão do desenvolvimento motor sempre é significativa. Artrites inflamatória (isto é, artrite idiopática juvenil), miopatias inflamatórias (por exemplo, dermatomiosite juvenil) e distúrbios neurodegenerativos precisam ser considerados.
Local da dor, duração e periodicidade
As crianças com novo episódio de anormalidade da marcha devem ser encaminhadas para avaliações adicionais.[31] Início agudo e dor/claudicação persistente sugerem trauma ou causas graves, como infecção.
Trauma não presenciado é comum em crianças bem pequenas. Fratura infantil (fratura espiral sem deslocamento da tíbia) precisa ser considerada em crianças pequenas que aparentemente estão bem, mas não conseguem sustentar seu próprio peso.
Lesões por uso excessivo (fraturas por estresse, fraturas por avulsão) podem ser subagudas ou agudas e são mais comuns em crianças ativas.
Sintomas periódicos que pioram com ou depois de praticar exercícios sugerem problemas mecânicos e podem se manifestar em períodos de crescimento acelerado, como o início da adolescência. Pode ser útil perguntar sobre travamento ou enfraquecimento, ou dor com determinados movimentos.
Uma variação diurna, geralmente com sintomas piores pela manhã ou após períodos de repouso (gelificação), sugere causas inflamatórias, e pode ser crônica por um período antes da apresentação, mas a criança pode ter adaptado suas atividades para dar conta disso.
A dor pode ser não localizada ou não externada na criança pequena e não é um bom indicador de artrite idiopática juvenil.[7] Os pais também podem observar que a criança pequena com artrite idiopática juvenil é mais irritável, não dorme tão bem e não tem muita vontade de andar (regressão do desenvolvimento motor). Dor referida (especialmente nas doenças da coluna ou do quadril que se manifesta como dor na coxa e no joelho) sempre deve ser considerada, principalmente em crianças pequenas que podem ter dificuldades para localizar problemas.
Dor referida (especialmente nas doenças da coluna ou do quadril que se manifesta como dor na coxa e no joelho) sempre deve ser considerada, principalmente em crianças pequenas que podem ter dificuldades para localizar problemas.
Fatores de alívio
Dor noturna com resposta clínica a AINEs é característica de osteoma osteoide.[32]
As posturas que aliviam a dor são úteis para o diagnóstico. As crianças com sinovite transitória do quadril geralmente adotam uma posição de flexão, rotação externa e leve abdução do quadril.
Presença de "sinais de alerta"
Comprometimento sistêmico (por exemplo, febre, calafrios, perda de peso, dor noturna) sempre requer a consideração de infecção ou malignidade.
Uma história inconsistente e lesões incongruentes devem levantar suspeitas de lesão não acidental.
Limitações funcionais
A limitação das atividades sempre gera preocupações.
Uma limitação funcional acentuada, apesar de poucos sinais físicos, pode sugerir ampliação da dor; uma história psicossocial completa pode ser útil.
História gestacional e perinatal
É importante investigar a gestação e quaisquer problemas de prematuridade ou parto (que aumentam o risco de hipóxia perinatal e lesão no cérebro em desenvolvimento).
História familiar
É importante verificar se há história familiar de doenças autoimunes (artrite inflamatória, psoríase, doença inflamatória intestinal, doença tireoidiana, diabetes), neuromusculares (distrofias musculares, neuropatias periféricas), hematológicas (hemoglobinopatias, hemofilia), metabólicas (osteomalácia e doença renal crônica, doenças do armazenamento lisossomal), imunodeficiência ou displasias esqueléticas.
História médica pregressa
Doença inflamatória intestinal e psoríase estão associadas a artrite inflamatória.
A lesão não acidental deve ser considerada quando houver lesões e visitas hospitalares frequentes.
Síndromes de imunodeficiência podem ser sugeridas por infecções prévias/recorrentes, especialmente infecções bacterianas invasivas.
Problemas renais ou síndromes de má absorção, como doença celíaca ou doença de Crohn, podem predispor ao raquitismo.
Dificuldades de alimentação precoces e retardo do desenvolvimento podem ser sugestivos de paralisia cerebral.
Etnia
O risco de osteomalácia é maior nas crianças de famílias asiáticas com pouca exposição ao sol e deficiência de vitamina D alimentar.
Doença falciforme é comum em crianças de origem centro-africana e pode estar presente em crianças do Mediterrâneo e da Ásia Ocidental.
História social
A avaliação da vida doméstica e escolar pode identificar fatores desencadeantes de aumento da dor, como bullying, separação dos pais ou doença na família.
Privação e pobreza aumentam o risco de tuberculose (TB).
Atividades esportivas podem indicar lesões específicas (por exemplo, movimento repetitivo ou torção).
Histórico de viagens recentes
História de viagens recentes para outros países pode ser relevante para monoartrite aguda, doença de Lyme (também pode haver história de picada de carrapato ou erupção cutânea) e artrite reativa (após uma infecção gastrointestinal, espécies de Shigella, Yersinia e Campylobacter)
Histórico de viagens recentes de membros da família pode ser relevante para TB.
Fatores relacionados a outros sistemas
Faringite, infecção torácica e infecção do trato respiratório superior recentes podem acontecer antes do surgimento de sintomas de quadril irritável (geralmente depois de um intervalo de 10 a 14 dias após o episódio infeccioso). Comprometimento gastrointestinal (possivelmente após uma viagem ao exterior) pode anteceder artrite reativa.
A história sexual (incluindo contatos e sintomas de disúria e corrimento) pode ser relevante em crianças mais velhas/adolescentes com uma manifestação sugestiva de artrite reativa; por exemplo, artrite, conjuntivite, disúria.
Erupções cutâneas como psoríase podem estar associadas à artrite psoriática (um subtipo de artrite idiopática juvenil). Uma erupção cutânea fotossensível no rosto ou nas pálpebras é sugestiva de dermatomiosite juvenil no contexto de fraqueza muscular. Erupção cutânea fotossensível na presença de artralgia e mal-estar, especialmente em uma menina adolescente, pode indicar lúpus eritematoso sistêmico (LES), mas com menor probabilidade de se manifestar com claudicação. Um exantema maculopapular, que geralmente ocorre nos episódios de febre alta, é característico de artrite idiopática juvenil de início sistêmico.
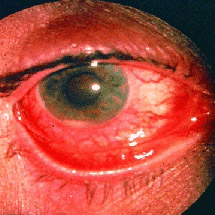
História prévia de olho vermelho é típica de uveíte anterior aguda em artrite associada a antígeno leucocitário humano (HLA)-B27 em crianças (geralmente um subtipo de artrite idiopática juvenil relacionada a entesite). A presença de visão turva indica uveíte anterior crônica e tem um prognóstico pior. Olho vermelho e dor geralmente estão ausentes na uveíte anterior crônica.
Exame físico
Exame físico de rotina
Temperatura. Temperatura elevada pode ser sugestiva de sepse.
Aparência geral. Palidez pode indicar anemia.
Linfonodos. Linfadenopatia sugere sepse ou malignidade.
Crescimento. Crescimento inadequado sugere doença crônica.
A medição do perímetro cefálico é um aspecto importante do exame físico geral, principalmente quando houver preocupação relativa ao desenvolvimento ou a uma causa neurológica para a apresentação.
Alterações na pele. As erupções cutâneas são uma característica comum na psoríase, na dermatomiosite juvenil e na artrite idiopática juvenil de início sistêmico; a calcinose é observada na dermatomiosite juvenil; os nódulos na artrite idiopática juvenil e no subtipo poliarticular com fator reumatoide positivo; e a vermelhidão e eritema na sepse. A dilatação das alças capilares da dobra ungueal é uma característica de comprometimento da pele na dermatomiosite juvenil. Hematomas, marcas de dedo, arranhões e queimaduras podem sugerir lesão não acidental.
Características dismórficas são sinais de síndromes congênita e metabólica. Tufos de pelos, nevo, abertura na pele, lipoma na linha média ou hemangioma na base da coluna podem ser observados na espinha bífida. Uma hemi-hipertrofia pode ser observada.
É necessário examinar os pés em busca de causas locais de claudicação (verrugas, trauma, vesículas e calos causados pelo uso de calçados inadequados).
Ouvidos, nariz e garganta podem ser possíveis fontes de sepse.
Os sistemas cardiovascular e respiratório devem ser examinados como possíveis fontes de sepse.
[Figure caption and citation for the preceding image starts]: Artrite psoriática juvenil com alterações cutâneasDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
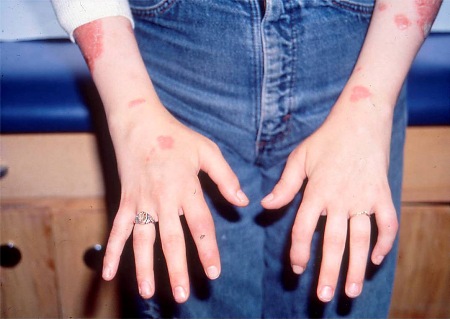 [Figure caption and citation for the preceding image starts]: Dermatomiosite juvenil: alterações cutâneas de Gottron nos joelhosDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Dermatomiosite juvenil: alterações cutâneas de Gottron nos joelhosDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Erupção cutânea de artrite idiopática juvenil sistêmicaDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Erupção cutânea de artrite idiopática juvenil sistêmicaDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].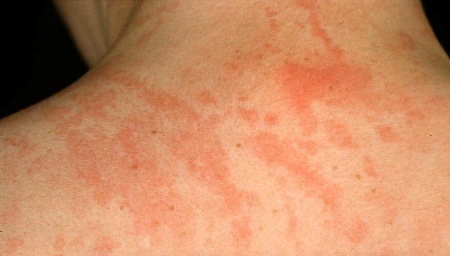 [Figure caption and citation for the preceding image starts]: Calcinose na dermatomiosite juvenilDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Calcinose na dermatomiosite juvenilDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].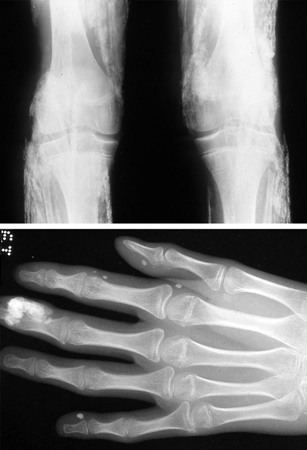 [Figure caption and citation for the preceding image starts]: Eritema, vermelhidão e inchaço na artrite séptica do ombroDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Eritema, vermelhidão e inchaço na artrite séptica do ombroDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].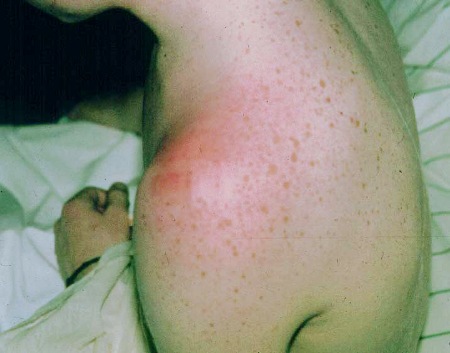 [Figure caption and citation for the preceding image starts]: Dilatação das alças capilares da dobra ungueal na dermatomiosite juvenilDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Dilatação das alças capilares da dobra ungueal na dermatomiosite juvenilDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].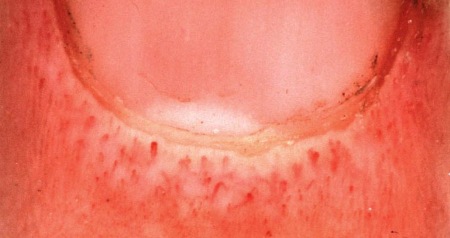
Exame musculoesquelético
A abordagem geral de "aparência, palpação, mobilidade, função" deve ser adotada. Uma abordagem inicial de observar todas as articulações usando uma abordagem de exame como a pGALS é recomendada.[28]
Devem-se procurar evidências de sensibilidade óssea ou edema/hematomas dos tecidos moles. Considere fratura por trauma e malignidade com sensibilidade óssea com ou sem edema dos tecidos moles.
Considere simetria da aparência da articulação, amplitude de movimentos da articulação, hipermobilidade, perda de massa muscular e massa muscular, e discrepância no comprimento de membros inferiores.
Considere a aparência da coluna (por exemplo, nevo com pelos, escoliose, mielomeningocele), cifose e escoliose.
Use o teste de Trendelenburg para abdutores de quadril fracos (considere a patologia do quadril).
Considere a dor referida (especialmente doença da coluna/do quadril que se manifesta como dor na coxa e no joelho).
Quando houver suspeita de displasia do desenvolvimento do quadril em bebês, as manobras de Barlow e Ortolani podem ser usadas.[33][Figure caption and citation for the preceding image starts]: pGALS (exame pediátrico de marcha, braços, pernas e coluna): uma avaliação de rastreamento musculoesquelético para crianças em idade escolar [Citation ends].
 [Figure caption and citation for the preceding image starts]: Hipermobilidade dos dedosDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Hipermobilidade dos dedosDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].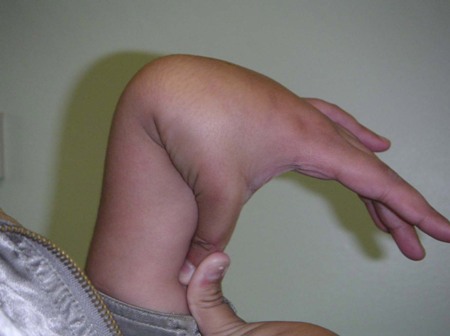
Exame neurológico
Considere massa muscular e simetria, força motora, tônus e reflexos.
A observação da postura e dos movimentos da criança enquanto estiver confortável e/ou brincando fornece muitas informações úteis.
Evidências de atrofia muscular deve suscitar o diagnóstico de neuropatias periféricas (síndrome de Charcot-Marie-Tooth). Pseudo-hipertrofia é típica das distrofias de Duchenne/Becker.
Reflexos primitivos persistentes podem levantar a suspeita de doença neurológica (por exemplo, paralisia cerebral).
O teste de Gower para fraqueza proximal (distrofias musculares, doença do quadril) envolve pedir à criança para se levantar, sem ajuda, de uma posição sentada no chão e observar se há evidências de dificuldades. Um teste de Gower anormal costuma ser predito em uma criança com mais de 5 anos de idade que não consegue pular.
Use a elevação reta da perna para observar sintomas da raiz nervosa ciática.
A marcha em tandem (marcha de calcanhar a dedo) é um teste útil para identificar a marcha atáxica.[34]
Exame de desenvolvimento
Habilidades motoras finas, habilidades motoras grossas e visão devem ser avaliadas no contexto de fases do desenvolvimento normais. A assimetria nos braços e nas pernas deve ser avaliada.
Não é normal ter destreza manual antes dos 18 meses.[35]
Os testes de rastreamento simples para capacidades motoras grossas incluem andar sobre as áreas laterais dos pés ou apoiar-se em uma perna, saltar, pular e chutar uma bola, ou marcha em tandem. Blocos de empilhar ou brinquedos pedagógicos com contas são um teste de rastreamento útil para verificar a coordenação das mãos e dos olhos.
A visão pode ser avaliada grosseiramente ao se observar o quão bem a criança identifica e alcança objetos pequenos, ou, em crianças alfabetizadas, ao pedir que leiam palavras de um livro. Caso tenham surgido preocupações relativas à visão com a história ou o exame físico, isso deve ser formalmente avaliado.
Exame abdominal
Evidências de sensibilidade localizada, massas e organomegalia devem levantar a suspeita de malignidade.
Dor referida para a coxa/virilha e marcha anormal podem sugerir apendicite ou abscesso do psoas.
Investigações
A maioria das crianças que apresentam anormalidade na marcha precisa passar por uma avaliação laboratorial (direcionada pelos achados da história e do exame físico) e uma avaliação radiológica. Outros testes como biópsia muscular ou estudos genéticos podem ser úteis em circunstâncias especiais.
Exames de sangue
Hemograma completo com diferencial para avaliar leucocitose (sepse), anemia (doença crônica), eletroforese (hemoglobinopatias) e esfregaço se houver suspeita de leucemia ou malignidade.
Os reagentes da fase aguda (velocidade de hemossedimentação, proteína C-reativa) estão aumentados na sepse e nas doenças inflamatórias, mas são inespecíficos. No entanto, em muitos casos de artrite idiopática juvenil, os níveis dos reagentes da fase aguda estão normais.
Rastreamento de infecção
Hemoculturas, coproculturas e culturas de urina devem ser consideradas (especialmente se houver suspeita de artrite reativa segundo a história de viagens recentes ou a história sexual).
A sorologia para infecção por Yersinia ou Campylobacter será indicada se a criança tiver história de gastroenterite. A sorologia para Lyme deverá ser realizada se houver história de viagem para uma área endêmica (com ou sem a história típica de erupção cutânea ou mordida de carrapato). O swab da garganta e o título de antiestreptolisina O (ASOT) devem ser realizados para infecção por estreptococos. A sorologia para Chlamydia será indicada se houver alguma preocupação sobre artrite reativa adquirida sexualmente.
Bioquímica óssea
Fosfatase alcalina elevada, cálcio ou 1,25-OH vitamina D baixos ou anormais e fosfato elevado são sugestivos de osteomalácia.
Fosfato elevado é sugestivo de raquitismo (considere também raquitismo hipofosfatêmico).
Autoanticorpos: o fator antinuclear (FAN) e o fator reumatoide (FR) não são diagnósticos de artrite idiopática juvenil, mas são indicadores prognósticos úteis. As crianças com artrite idiopática juvenil e FAN positivo correm mais risco de uveíte anterior crônica; aquelas com artrite idiopática juvenil e FR positiva têm maior probabilidade de terem doença articular agressiva, embora com risco baixo de uveíte.
Outros autoanticorpos positivos (ácido desoxirribonucleico [DNA] de fita dupla, antígeno nuclear extraível [ENA]) são indicativos de doenças do tecido conjuntivo (como lúpus eritematoso sistêmico [LES]), embora provavelmente não se manifestem como distúrbio da marcha em crianças e adolescentes.
Enzimas musculares
As distrofias musculares devem ser consideradas nas crianças que começam a caminhar tardiamente, especialmente os meninos, e níveis altos de creatina quinase devem justificar um encaminhamento urgente.
As enzimas musculares também podem estar elevadas na doença muscular inflamatória.
Coagulograma
Tempos de protrombina e de coagulação, e fatores de coagulação deverão ser avaliados se houver suspeita de hemofilia na presença de: facilidade para formar hematomas, hemartrose, hematomas nos tecidos moles/músculos em crianças pequenas, história familiar de doenças hemorrágicas ou sangramento após procedimentos odontológicos.
Raio-X
Indicadas em caso de suspeita de trauma, condições ortopédicas do quadril e lesão não acidental.
As radiografias de ossos longos devem incluir incidências lateral e anteroposterior (AP) da diáfise e das articulações nas duas extremidades, e incidências dos dois lados do osso para permitir a comparação com o lado saudável.
As radiografias do quadril precisam incluir as incidências AP e em posição de rã (para descartar epifisiólise proximal do fêmur).
Com trauma não presenciado e na criança pequena que não consegue levantar peso, fraturas infantis (fratura espiral sem deslocamento da tíbia) são comuns. Radiografias oblíquas podem ser úteis, embora possam ser normais inicialmente. Se houver indicação de fratura infantil, a imobilização com gesso na perna inteira e a realização de novas radiografias em 10 a 14 dias geralmente confirmarão a cicatrização da fratura.
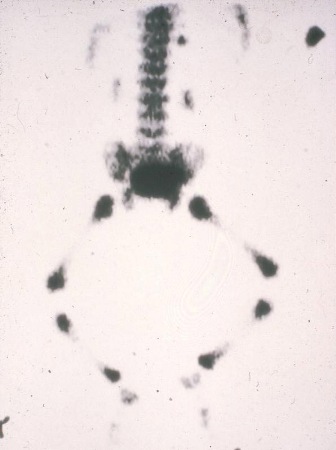
Uma radiografia de esqueleto pode ser útil na avaliação de displasia esquelética ou de uma lesão não acidental. As políticas locais devem ser seguidas. Ela deve ser analisada por um radiologista experiente para distinguir as alterações de variações normais.[Figure caption and citation for the preceding image starts]: Lesão não acidental com "pontos de hipercaptação" na cintilografia óssea devido a fraturas múltiplasDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
Tomografia computadorizada (TC) e ressonância nuclear magnética (RNM)
A TC tem uso limitado devido à exposição à radiação e à necessidade de sedação nas crianças pequenas. No entanto, as imagens de TC podem ajudar a localizar e delinear osteomas osteoides, e podem ser úteis para avaliar determinadas patologias ósseas.
A RNM continua sendo o teste padrão ouro para o diagnóstico para a avaliação da anatomia óssea e articular detalhada e para avaliar as articulações quanto a sinovite e derrame, e os músculos quanto a miopatias inflamatórias. Pode ser desafiador realizar uma RNM nas crianças pequenas, devido à necessidade de permanecerem imóveis.
Ultrassonografia
Bem tolerada e sensível quando usada para detectar derrame articular, especialmente no quadril.
Em casos de suspeita de lesão não acidental em crianças muito pequenas, a ultrassonografia é útil para investigar áreas onde a ossificação normalmente é tardia (como epífise proximal do fêmur e úmero proximal e distal).[36]
Eletromiografia (EMG) e/ou biópsia de músculo
Indicadas se houver suspeita de doenças musculares (miopatias hereditárias ou inflamatórias) ou doenças nervosas.
Biópsia do osso
Biópsias ósseas e da medula óssea podem ser indicadas na investigação diagnóstica de neoplasias malignas.
Estudos genéticos
Talvez sejam necessários para confirmar a presença de miopatias hereditárias, neuropatias periféricas e alterações cromossômicas. Antígeno leucocitário humano (HLA)-B27 está associado a subtipos de artrite idiopática juvenil (artrite relacionada a entesite) e uveíte anterior aguda.[Figure caption and citation for the preceding image starts]: Uveíte anterior aguda em artrite idiopática juvenil associada a antígeno leucocitário humano (HLA)-B27, mostrando olho injetado vermelho e hipópio (exsudatos inflamatórios na câmara anterior)Do acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
Capilaroscopia periungueal
Deve ser realizada se houver suspeita de doença do tecido conjuntivo. A presença de alças capilares dilatadas na dobra ungueal é uma característica de vasculite na dermatomiosite juvenil.[Figure caption and citation for the preceding image starts]: Dilatação das alças capilares da dobra ungueal na dermatomiosite juvenilDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].

Exame com lâmpada de fenda
Teste de rastreamento obrigatório se houver suspeita de artrite idiopática juvenil, pois a uveíte anterior crônica geralmente é assintomática nos estágios iniciais e não causa olho vermelho nem dor.[Figure caption and citation for the preceding image starts]: Uveíte anterior crônica na artrite idiopática juvenil: pupila irregularDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
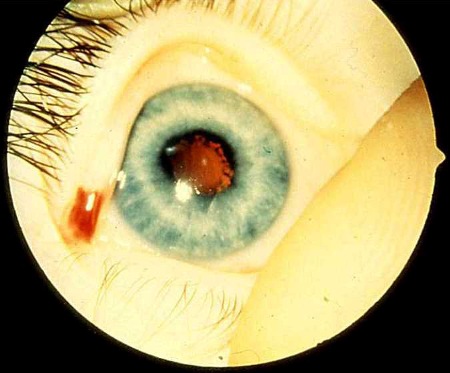 [Figure caption and citation for the preceding image starts]: Uveíte anterior crônica na artrite idiopática juvenil: catarataDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Uveíte anterior crônica na artrite idiopática juvenil: catarataDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].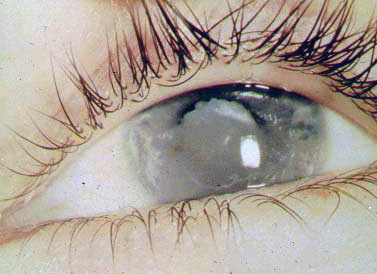
Outros testes
Exames de urina específicos são recomendados se certas doenças metabólicas forem consideradas como causa da marcha anormal. Esses testes estão associados a resultados falso-positivos e falso-negativos. É recomendado examinar mais de uma amostra de urina.
Ensaios adicionais de enzimas específicas exigem uma amostra de sangue, e o encaminhamento a um especialista é recomendado em crianças com anormalidades articulares (como hipomobilidade) e sem artrite inflamatória.
O uso deste conteúdo está sujeito ao nosso aviso legal