Abordagem
Uma história abrangente e um exame físico minucioso são essenciais. Exames laboratoriais e de imagem são usados para auxiliar a avaliação clínica.
História e avaliação clínica
Os principais componentes da história incluem:
uma avaliação detalhada da dor (local, início, tipo, radiação, encaminhamento, sintomas e sinais associados, curso temporal, fatores de exacerbação e alívio e gravidade)
tipo e hora da última refeição ou outra ingestão oral (informações necessárias se houver indicação de cirurgia)
história médica e cirúrgica passada, uso de medicamentos e histórico familiar.
Local da dor
A localização da dor pode identificar o órgão envolvido.[28][Figure caption and citation for the preceding image starts]: Locais comuns de dor visceralCriação do BMJ Evidence Centre [Citation ends].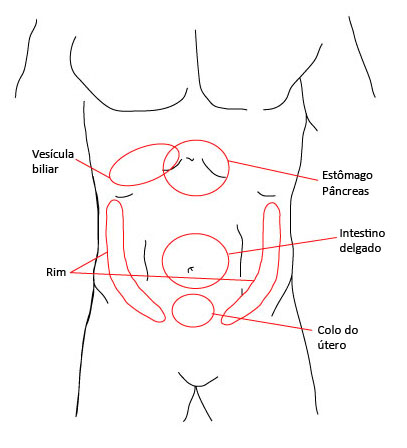 [Figure caption and citation for the preceding image starts]: Áreas de dor de apresentação súbita e intensa no inícioCriação do BMJ Evidence Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Áreas de dor de apresentação súbita e intensa no inícioCriação do BMJ Evidence Centre [Citation ends].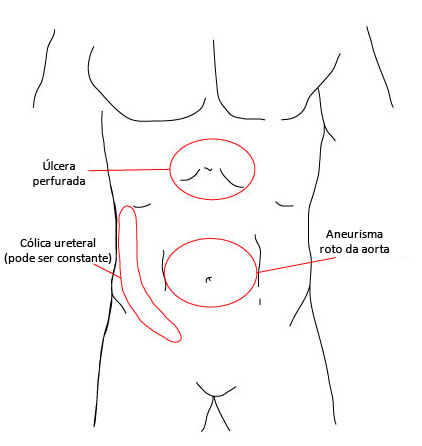 [Figure caption and citation for the preceding image starts]: Áreas de dor cuja natureza é de cólica abdominal e intermitenteCriação do BMJ Evidence Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Áreas de dor cuja natureza é de cólica abdominal e intermitenteCriação do BMJ Evidence Centre [Citation ends]. [Figure caption and citation for the preceding image starts]: Áreas de dor de apresentação gradual ou mais progressivaCriação do BMJ Evidence Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Áreas de dor de apresentação gradual ou mais progressivaCriação do BMJ Evidence Centre [Citation ends].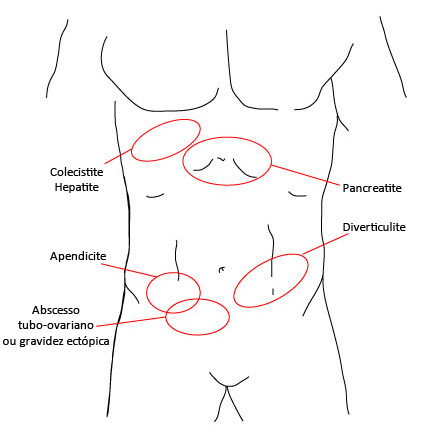
A dor epigástrica pode estar relacionada à úlcera gástrica/perfuração, pancreatite, esôfago perfurado ou laceração de Mallory-Weiss. Colelitíase e infarto do miocárdio também devem ser considerados.
A dor no quadrante superior esquerdo pode indicar infarto esplênico ou aneurisma roto da artéria esplênica, pielonefrite, nefrolitíase, perfuração ou neoplasia do cólon.
Dor no quadrante superior direito pode indicar colelitíase, colecistite, hepatite, abscesso hepático, síndrome de Fitz-Hugh Curtis, perfuração ou neoplasia do cólon, pielonefrite ou nefrolitíase. Também pode ocorrer com apendicite aguda em mulheres grávidas devido ao deslocamento causado pela ampliação do útero.
A dor no quadrante inferior esquerdo pode indicar volvo de sigmoide (geralmente em pacientes mais velhos), diverticulite, doença de Crohn, colite ulcerativa, nefrolitíase, neoplasia maligna gastrointestinal, abscesso do psoas, hérnia encarcerada/estrangulada ou preocupações ginecológicas, incluindo torção ovariana ou ruptura de cisto, gravidez ectópica ou doença inflamatória pélvica (DIP). Apesar de incomuns, o situs inversus e a má rotação do intestino médio devem ser considerados para pacientes com dor abdominal do lado esquerdo.[29]
A dor no quadrante inferior direito pode indicar apendicite, nefrolitíase, neoplasia maligna gastrointestinal, abscesso do psoas, hérnia encarcerada/estrangulada ou preocupações ginecológicas, incluindo torção ovariana ou ruptura de cisto, gravidez ectópica ou DIP.
A dor periumbilical pode indicar apendicite (pode irradiar para o quadrante inferior direito) ou isquemia mesentérica aguda. Outras causas de dor abdominal central incluem extravasamento ou aneurisma roto da aorta abdominal e obstrução do intestino delgado.
A dor lateralizada persistente pode indicar uma condição associada ao cólon ascendente ou descendente, rins, vesícula biliar ou ovário.
Víscera perfurada pode causar dor generalizada.
Início e curso temporal da dor
Considere o momento do início, se a dor foi súbita ou gradual e como muda ao longo do tempo. A dor de início súbito é típica de úlcera perfurada, ruptura ou laceração esofágica, nefrolitíase, cólica biliar, colecistite aguda, pancreatite e apendicite. Geralmente, a obstrução intestinal é precedida de dor intermitente. Geralmente, a diverticulite causa dor persistente. Instâncias prévias de dor semelhante sugerem uma condição recorrente, como colecistite, pancreatite ou diverticulite, com o aumento da frequência e gravidade, indicando a progressão da doença.
Natureza da dor
Considere se a dor é intermitente, aguda, incômoda, intensa ou penetrante. Dor aguda localizada geralmente indica que o peritônio parietal está irritado. Dor importuna pouco localizada, sentida na linha média, é característica da dor visceral.
A dor de nefrolitíase/ureterolitíase à medida que descem pelo ureter é caracteristicamente intensa, deixando o paciente incapaz de encontrar uma posição confortável. A dor das adesões e hérnias encarceradas/estranguladas pode ser descrita como intermitente e com cólica. Com a dissecção da aorta abdominal, a dor pode ser descrita como intensa, aguda ou irradiada para o tórax ou o abdômen.
Irradiação e referência da dor
A presença e o padrão de radiação podem sugerir etiologia potencial.[28] Por exemplo, a dor da cólica renal frequentemente irradia dos flancos para baixo na virilha.
A dor com irradiação para as costas pode indicar pancreatite, dissecção da aorta abdominal ou aneurisma roto da aorta abdominal.
Os locais clássicos para dor referida e suas causas são os seguintes:[Figure caption and citation for the preceding image starts]: Círculos sólidos representam os locais primários de dor, e os círculos pontilhados, as áreas de dor referidaCriado pelo BMJ Knowledge Centre [Citation ends].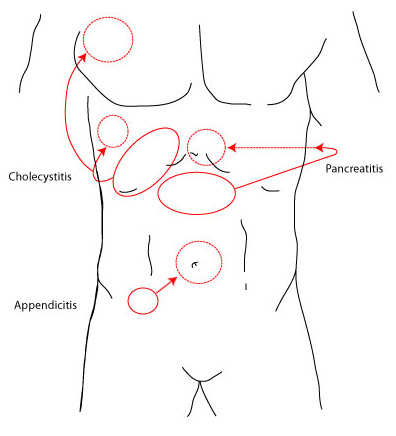 [Figure caption and citation for the preceding image starts]: Círculos sólidos representam os locais primários de dor e os círculos pontilhados, as áreas de dor referidaCriação do BMJ Evidence Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Círculos sólidos representam os locais primários de dor e os círculos pontilhados, as áreas de dor referidaCriação do BMJ Evidence Centre [Citation ends].
Dor na escápula direita: doença calculosa da vesícula biliar, doença hepática ou irritação da cúpula diafragmática direita (por exemplo, pneumonia do lobo inferior direito)
Dor na escápula esquerda : doença cardíaca, doença gástrica, doença pancreática, doenças esplênicas ou irritação da cúpula diafragmática esquerda
Dor escrotal ou testicular (geralmente a dor que está irradiando de um ângulo costofrênico para a virilha): nefrolitíase ou doença ureteral.
Sintomas sistêmicos ou gastrointestinais associados
A anorexia está associada à apendicite, mas também pode estar associada a outras causas de abdome agudo, incluindo processos obstrutivos, diverticulite, abscesso hepático, enterite de radiação e colite infecciosa.
Febre, calafrios, náuseas e vômitos estão associados mais comumente à colecistite, úlcera duodenal rompida, úlcera gástrica, apendicite, isquemia mesentérica aguda, DIP, diverticulite aguda, abscesso hepático, hepatite, hematoma da parede abdominal ou picadas de aranha.
Pacientes com um processo obstrutivo podem não ter apresentado uma evacuação recente ou passagem de gases, embora a motilidade intestinal esteja presente distalmente do local obstruído. Pergunte sobre a natureza das fezes recentes: diarreia, fezes duras, fezes acólicas (pálidas) ou presença e aparência de sangue e/ou muco.
Presença e natureza de fatores de exacerbação ou alívio
Verifique se o paciente tomou algum medicamento ou fez qualquer outra tentativa para aliviar os sintomas.
A dor associada a colecistite e colelitíase pode ser exacerbada pela ingestão de alimentos, especialmente alimentos gordurosos.
A dor causada pela apendicite pode ser exacerbada pelo movimento.
A dor intensificada com alimentos sugere úlcera gástrica.
A dor aliviada ao ingerir alimentos, que agrava após algumas horas sugere úlcera duodenal.
História médica e cirúrgica
Em caso de cirurgia anterior, aumenta-se a probabilidade de uma obstrução secundária à adesão.
Considere se o paciente pode ter imunocomprometimento.
História de doença inflamatória intestinal: ela pode ajudar a diferenciar a provável causa da dor; por exemplo, colite decorrente da doença inflamatória intestinal.
Investigar se houve alguma história de trauma nos últimos dias ou semanas. Pode incluir exemplos óbvios, desde um acidente com veículo automotor ou um assalto, até quedas mais inofensivas.
No caso de mulheres, é necessário determinar a data de seu último período menstrual, a contracepção utilizada e o estado gestacional:
pacientes com gestação precoce conhecida ou suspeita estão em risco de gravidez ectópica, especialmente se não fizeram uma ultrassonografia para confirmar a localização da gestação.
A doença cardiovascular pode predispor ao aneurisma aórtico.
A fibrilação atrial pode predispor à isquemia mesentérica.
História medicamentosa
Qualquer analgesia ou outro medicamento sem prescrição tomados para os sintomas, e seus efeitos.
Qualquer medicamento imunossupressor, exposição à radiação ou quimioterapia.
Qualquer uso regular ou dependência de opioides (a abstinência pode causar dor abdominal aguda).
Anti-inflamatórios não esteroidais aumentam o risco de ulceração gástrica.
Medicamentos que podem desencadear pancreatite, por exemplo, corticosteroides, estrogênio, sulfonamidas, tetraciclina.
História social
O consumo excessivo de bebidas alcoólicas é um fator de risco para pancreatite.
Histórico de viagens recentes: pergunte sobre visitas recentes a áreas endêmicas com amebíase (abscesso hepático), ou áreas que têm condições insalubres (gastroenterite e colite infecciosa).
História ambiental ou ocupacional consistente com a exposição a metais pesados.
História familiar
Em pacientes com suspeita de gastroenterite, verifique se outros membros da família apresentarem sintomas semelhantes.
Uma história familiar positiva pode levantar suspeita de nefrolitíase, doença inflamatória intestinal, febre mediterrânea hereditária ou porfiria aguda intermitente.
Exame físico
Medição de sinais vitais: pressão arterial, temperatura e frequência de pulso.
O exame físico deve ser realizado na seguinte ordem:
Inspeção
Ausculta
Percussão
Palpação
Outros exames importantes: retal, pélvico, escrotal.
Inspeção
Faça uma avaliação geral de quão doente o paciente está.
Um paciente com dor, em movimento constante em busca de uma posição confortável, apresenta um comportamento característico de cólica renal; um paciente imóvel e relutante em se mover é mais típico de peritonite; a presença de cicatrizes abdominais podem dar pistas sobre a patologia prévia e atual e a probabilidade de adesão.
O contorno do abdome pode indicar distensão generalizada ou protuberâncias locais que podem acompanhar a obstrução intestinal, hérnia, ou massa.
Alterações da pele, particularmente sobre locais de hérnia, podem ser indicativas de estrangulamento com eritema esbranquiçado, descoloração ou até mesmo ulceração em fases finais. A descoloração periumbilical (sinal de Cullen) ou contusão dos flancos (sinal de Grey Turner) são indicativos de pancreatite hemorrágica.[Figure caption and citation for the preceding image starts]: Sinal de Cullen (descoloração periumbilical) em um homem de 36 anos de idade que se apresentou com uma história de 4 dias de dor epigástrica grave após consumo exagerado de álcoolCortesia de Herbert L. Fred MD e Hendrik A van Dijk [Citation ends].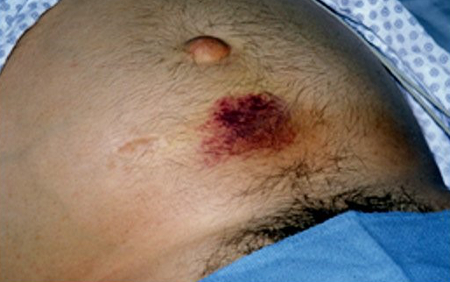 [Figure caption and citation for the preceding image starts]: Sinal de Grey-Turner (contusão dos flancos) em uma mulher de 40 anos de idade com dor epigástrica de agravamento progressivo com duração de 5 diasCortesia de Herbert L. Fred MD e Hendrik A. van Dijk [Citation ends].
[Figure caption and citation for the preceding image starts]: Sinal de Grey-Turner (contusão dos flancos) em uma mulher de 40 anos de idade com dor epigástrica de agravamento progressivo com duração de 5 diasCortesia de Herbert L. Fred MD e Hendrik A. van Dijk [Citation ends].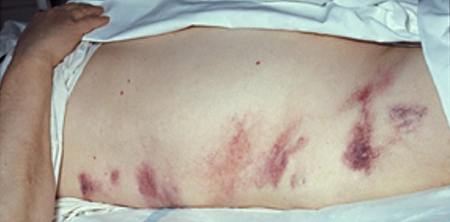
Ausculta de tórax e abdome
Obstrução do intestino delgado ou grosso: se examinado precocemente na evolução da obstrução, pode haver um "tilintar" hiperativo de ruídos hidroaéreos; se o paciente apresentar-se em estágio mais avançado da obstrução, pode haver ruídos hidroaéreos reduzidos ou ausentes, frequentemente em combinação com um abdome marcadamente distendido.
Os ruídos hidroaéreos podem estar ausentes em um paciente com víscera perfurada, hemoperitônio ou outras condições com inflamação peritoneal.
A ausculta torácica pode revelar um aumento da ressonância vocal e murmúrios vesiculares reduzidos, consistente com pneumonia, ou sons cardíacos reduzidos e/ou atrito pericárdico associado à pericardite, que podem ser a origem dos sintomas de abdome agudo.
Palpação
Um abdome rígido é um sinal típico de abdome agudo e implica irritação peritoneal grave, com defesa de reflexo involuntário. É geralmente apenas encontrado com a úlcera péptica perfurada (com liberação generalizada de ácido gástrico).
Dor à descompressão brusca (ou mais geralmente evidência de irritação peritoneal) está presente não apenas com a apendicite e a diverticulite, mas também com qualquer condição em que exista a irritação do peritônio parietal. Também pode ser observada em casos de obstrução avançada e volvo.
Ocasionalmente, os pacientes relatam dor abdominal, para tentar obter analgesia com opioide. Se houver essa suspeita, a distração sutil do paciente durante o exame pode ser útil para ajudar a determinar a validade e a gravidade dos sinais abdominais.
O sinal de Murphy (sensibilidade no quadrante superior direito, com suspensão da inspiração durante a palpação) pode estar presente com a colecistite.
Uma hérnia palpável e irredutível pode ser detectada em pacientes com hérnia encarcerada. Deve-se examinar a virilha de todos os pacientes com sintomas ou sinais de obstrução intestinal.[30] Massas palpáveis também podem ser detectadas em pacientes com colecistite, massa no apêndice, intussuscepção, ou aneurisma da aorta (pulsátil).
Sinal do psoas, sinal de Rovsing, dor ao tossir ou dor ao saltar são altamente específicos, mas não sensíveis, para apendicite pediátrica.[31]
Percussão
Se a percussão induzir dor, pode haver inflamação peritoneal. Ela também é usada para detectar a presença de macicez móvel.
Exame físico do reto
O sangue pode estar presente em várias condições responsáveis pelo abdome agudo: diverticulite aguda; volvo; intussuscepção (muitas vezes misturado com muco, frequentemente descrito como "geleia de groselha"). Ele também pode ser detectado em outras condições que podem não se apresentar como abdome agudo, como hemorroidas, hemorragia digestiva alta ou tumores gastrointestinais inferiores.
Também pode revelar impactação fecal, tumor, próstata ou abscesso pélvico.
Exame pélvico
Indicado para a maioria das mulheres, se a dor localizar-se na parte inferior do abdome.
Pode auxiliar no diagnóstico de torção ovariana, gravidez ectópica ou DIP, ou pode descartar essas doenças.
Na DIP, a dor à mobilização do colo e a sensibilidade anexial estarão presentes, e o exame bimanual pode revelar um abscesso tubo-ovariano.
Com gravidez ectópica, há muitas vezes uma massa anexial palpável, com ou sem sensibilidade, e sangramento vaginal no exame especular.
A torção ovariana pode causar sensibilidade anexial unilateral intensa e uma massa anexial que muitas vezes é palpável.
Exame escrotal/testicular
Inspecionar e palpar o escroto e os testículos. A sensibilidade pode significar epididimite ou torção testicular. Uma consulta urológica precoce é importante, pois quanto mais tempo um testículo estiver torcido, menor será a probabilidade de ele ser recuperado.
O exame de hérnia inguinal é importante, pois algumas hérnias inguinais podem seguir para o escroto através de um conduto peritoniovaginal patente. Ambos os canais inguinais devem ser examinados, mesmo que uma hérnia possa apresentar-se apenas em um lado.
A precisão diagnóstica pode ser aprimorada com a utilização de algoritmos ou ferramentas de decisão, embora sejam necessários mais estudos prospectivos para avaliar completamente seu uso clínico. O escore da resposta inflamatória da apendicite (Appendicitis Inflammatory Response [AIR]) e a calculadora de risco de apendicite pediátrica (Pediatric Appendicitis Risk Calculator [pARC]) demonstraram ajudar a estratificar o risco de apendicite em pacientes com dor abdominal aguda.[32][33]
Exames laboratoriais
Os exames laboratoriais são muitas vezes inespecíficos e são utilizados para apoiar os achados clínicos e a perícia médica.
Exames iniciais a serem solicitados para todos os pacientes:
Hemograma completo: a leucocitose está muitas vezes (mas nem sempre) presente em condições como apendicite, colecistite, DIP, úlcera gástrica e duodenal, isquemia mesentérica aguda, intussuscepção, abscesso hepático, pielonefrite, hérnia estrangulada, pancreatite, diverticulite e colite infecciosa.
Painel de eletrólitos séricos, que inclui sódio, potássio, cloreto, bicarbonato, ureia, creatinina e glicose: a hipocloremia e a hipocalemia podem ocorrer nos últimos estágios da obstrução intestinal; a glicose pode estar elevada na pancreatite se a secreção de insulina estiver comprometida; a ureia sérica pode estar elevada em pacientes com dissecção da aorta abdominal ou aneurisma se as artérias renais estiverem comprometidas.
Urinálise: útil para identificar uma possível infecção urinária (pielonefrite) e descartar a origem da dor renal ou urinária (por exemplo, nefrolitíase). Também pode haver resultados anormais na uremia.
Teste de gravidez para todas as mulheres em idade fértil. Importante para descartar gravidez ectópica e na consideração de tratamentos.[25]
Se o diagnóstico não for definitivo a partir do exame físico e/ou da análise de laboratório, podem ser úteis os seguintes testes:
Perfil metabólico completo: com teste da função hepática (aminotransferases, bilirrubina e fosfatase alcalina).
Proteína C-reativa: marcador inespecífico de inflamação.
Estudos de coagulação: realizados em pacientes com causas vasculares suspeitas de dor abdominal (incluindo uma dissecção da aorta, aneurisma roto da aorta ou isquemia mesentérica aguda) e em pacientes instáveis, especialmente se a cirurgia for indicada.
Níveis de lipase e amilase sérica: níveis significativamente elevados são a marca registrada da pancreatite aguda (o limite é mais de 3 vezes o normal); use o teste da lipase sérica em vez da amilase sérica.[34][35] Os níveis de lipase sérica permanecem elevados por mais tempo (até 14 dias após o início dos sintomas vs 5 dias para a amilase).[36] Aproximadamente um quarto das pessoas com pancreatite aguda não são diagnosticadas como tendo pancreatite aguda com testes de amilase sérica e lipase sérica. Portanto, é importante haver um limiar baixo para admissão e tratamento de pacientes cujos sintomas são sugestivos de pancreatite aguda, mesmo que esses testes sejam normais.[36][37] Cerca de 1 em 10 pacientes sem pancreatite aguda pode ser erroneamente diagnosticado como tendo pancreatite aguda com esses testes.[36] [
 ]
É importante considerar outras doenças que talvez requeiram cirurgia urgente, mesmo que esses exames estejam anormais.[36] Os níveis de amilase sérica podem estar moderadamente elevados em outras condições, como gravidez ectópica, obstrução intestinal e úlcera duodenal perfurada, embora os níveis de amilase não sejam usados para diagnosticar ou monitorar essas condições.
]
É importante considerar outras doenças que talvez requeiram cirurgia urgente, mesmo que esses exames estejam anormais.[36] Os níveis de amilase sérica podem estar moderadamente elevados em outras condições, como gravidez ectópica, obstrução intestinal e úlcera duodenal perfurada, embora os níveis de amilase não sejam usados para diagnosticar ou monitorar essas condições.Níveis séricos de ácido láctico: elevados na isquemia mesentérica aguda. O nível exato depende da gravidade da isquemia e do laboratório utilizado. A medição serial pode ser útil como um guia para a reposição de fluidos.
Avaliação para câncer colorretal: as diretrizes do Reino Unido e dos EUA relatam limiares de risco para a testagem dos pacientes sintomáticos.[38][39][40] As diretrizes dos EUA recomendam que adultos com idade <50 anos com sintomas de sangramento colorretal sejam submetidos a colonoscopia ou avaliação suficiente para determinar a causa do sangramento.[38] As diretrizes do Reino Unido recomendam determinados testes imunoquímicos quantitativos fecais (FITs) como base para o encaminhamento caso de suspeita de câncer colorretal em adultos:[39][40]
idade de 40 anos ou mais com perda de peso inexplicável e dor abdominal
idade abaixo de 50 anos com sangramento retal e dor abdominal inexplicável
idade de 50 anos ou mais com dor abdominal inexplicável.
Consulte as diretrizes para obter uma lista exaustiva de sinais e/ou sintomas que podem suscitar a avaliação da presença de câncer colorretal.[38][39][40]
Exames por imagem
Os exames de imagem são guiados pelos achados da história e do exame físico. O exame radiográfico pode incluir:
Radiografia abdominal simples:
Costuma ser realizada, mas raramente muda o tratamento. Pode ser o exame de imagem inicial quando há suspeita de obstrução intestinal ou constipação; um resultado positivo pode tornar desnecessários exames de imagem subsequentes.[41]
Pode revelar cálculos radiopacos, nefrolitíase ou cálculos pancreáticos.
A calcificação da parede abdominal pode indicar a presença de um aneurisma da aorta abdominal. A perda da sombra do psoas pode ser observada na presença de ruptura de aneurisma da aorta.
Radiografia torácica em posição ortostática se houver suspeita de perfuração.
Realizada principalmente para descartar a presença de pneumoperitônio secundário a uma víscera rompida.
Caso o ar livre esteja visível, pode não haver necessidade de estudos adicionais - o apoio cirúrgico de emergência é recomendado.
Também pode ser um teste pré-operatório útil para anestesistas, sendo muitas vezes realizado em conjunto com uma radiografia abdominal simples.
[Figure caption and citation for the preceding image starts]: Bolsas de ar livre abdominal, radiografiaScience Photo Library; usado com permissão [Citation ends].
Tomografia computadorizada (TC) do abdome:
Útil para a avaliação de quase todas as causas de dor abdominal, inclusive obstrução, diverticulite, pancreatite, apendicite aguda, isquemia intestinal e aneurisma da aorta abdominal.[41][42][43][44][45][46][47][48][49][50] [
 ]
]
O contraste intravenoso geralmente é usado, pois aumenta a variedade de patologias detectáveis.[41] A função renal do paciente e o risco de lesão renal aguda induzida pelo contraste devem ser considerados antes de ser administrado o contraste intravenoso.[51]
A angiotomografia é recomendada em casos de suspeita de isquemia mesentérica.[41]
A TC sem contraste é realizada em caso de suspeita de nefrolitíase. Um estudo retrospectivo constatou que a TC sem contraste é precisa para a triagem clínica de pacientes com mais de 75 anos atendidos em pronto-socorro com dor abdominal aguda.[52]
Pode ter um papel na gestação se os achados da ultrassonografia não forem diagnósticos ou forem equívocos, e a ressonância nuclear magnética não estiver disponível.[41]
Ultrassonografia:
Útil para ajudar a diagnosticar uma série de patologias do abdome agudo.[44][49][50][53][54][55]
Geralmente, é o exame de imagem de primeira linha em gestantes porque não envolve radiação ionizante e não está associado a efeitos adversos fetais.[56]
Uma ultrassonografia do quadrante superior direito, em pacientes com suspeita de colecistite, pode revelar características como cálculos biliares, espessamento da parede da vesícula biliar (>4 mm) e fluidos pericolecísticos.[50] No entanto, o diagnóstico de colecistite crônica é difícil nas imagens anatômicas. A vesícula biliar pode parecer contraída ou distendida, e o líquido pericolecístico geralmente está ausente.[57]
A ultrassonografia pélvica em mulheres com gravidez ectópica pode revelar sangue ou um saco pseudogestacional no útero ou massa complexa em anexos.[58]
A ultrassonografia com Doppler pode revelar um fluxo de sangue reduzido ou ausente em um ovário retroverso.
A ultrassonografia também pode indicar a presença e o tamanho de um aneurisma da aorta abdominal e a presença de fluidos ou sangue no peritônio; este exame à beira do leito pode ser útil na avaliação de pacientes instáveis, para os quais a transferência para a realização de TC pode ser perigosa.
A ultrassonografia na avaliação do traumatismo (FAST, Focused Assessment with Sonography for Trauma) é um exame de ultrassonografia limitado direcionado exclusivamente para a identificação da presença de líquido intraperitoneal ou pericárdico livre e é usado principalmente em situações de trauma.[59]
Ressonância nuclear magnética (RNM):
Este exame tem uma função relativamente limitada na avaliação da dor abdominal aguda. Ele pode ser diagnóstico para uma dissecção da aorta e pode ser útil na avaliação de pancreatite, doença de Crohn, endometriose e abscesso do psoas.
A RNM é altamente sensível e específica para o diagnóstico de apendicite em crianças.[49][60] No entanto, a RNM pediátrica pode requerer anestesia.
Exame de imagem de segunda linha útil em gestantes, principalmente naquelas com suspeita de apendicite. O contraste com gadolínio atravessa a placenta e não deve ser usado durante a gestação.[56]
Fluoroscopia:
O enema com contraste com ar ou água é usado como procedimento diagnóstico e terapêutico para suspeita de intussuscepção. Também pode diagnosticar volvo.
Endoscopia:
Endoscopia digestiva alta, sigmoidoscopia e colonoscopia permitem a visualização direta da mucosa do trato gastrointestinal e a aquisição de amostras histológicas.
A colonoscopia (e/ou FIT) é indicada nos pacientes com suspeita de câncer colorretal. Consulte as diretrizes para obter uma lista exaustiva dos sinais/sintomas sugestivos de câncer colorretal.[38][39][40]
A endoscopia é particularmente útil na investigação da suspeita de úlcera duodenal ou gástrica, doença inflamatória intestinal e neoplasia maligna.
Laparoscopia
Pode ser considerada em pacientes com as seguintes características:[4][5][6]
Clinicamente estável
Sem indicação de intervenção cirúrgica terapêutica
Sem causa aparente para sua dor abdominal após procedimentos não invasivos
Sem contraindicação relativa ou absoluta à cirurgia.
A laparoscopia também pode ser considerada em mulheres na pré-menopausa ou em mulheres em idade fértil com dor abdominal inespecífica e suspeita de apendicite. Nessas pacientes, a laparoscopia está associada a uma maior taxa de diagnósticos específicos realizados, uma menor taxa de remoção de apêndices normais em relação a apendicectomia aberta isolada e períodos de internação hospitalar mais curtos.[61]
A laparoscopia pode ser diagnóstica e terapêutica (por exemplo, colecistite aguda, úlcera duodenal ou gástrica perfurada, apendicite, lise de adesão).
Há dados que sugerem que a laparoscopia precoce é melhor que a observação ativa para o estabelecimento do diagnóstico definitivo de dor abdominal inespecífica após um acidente e internação de emergência, mas a falta de informação uniforme não permite que ela seja recomendada para o uso na prática clínica de rotina.[62]
O uso deste conteúdo está sujeito ao nosso aviso legal